Základom je anamnéza (dôkladný rozhovor pacienta s lekárom) a komplexné celkové vyšetrenie lekára prvého kontaktu.
Vyšetrenie periférnych lymfatických uzlín (na krku, v podpazuší, v oblasti kľúčnej kosti a slabinách) je nevyhnutné.
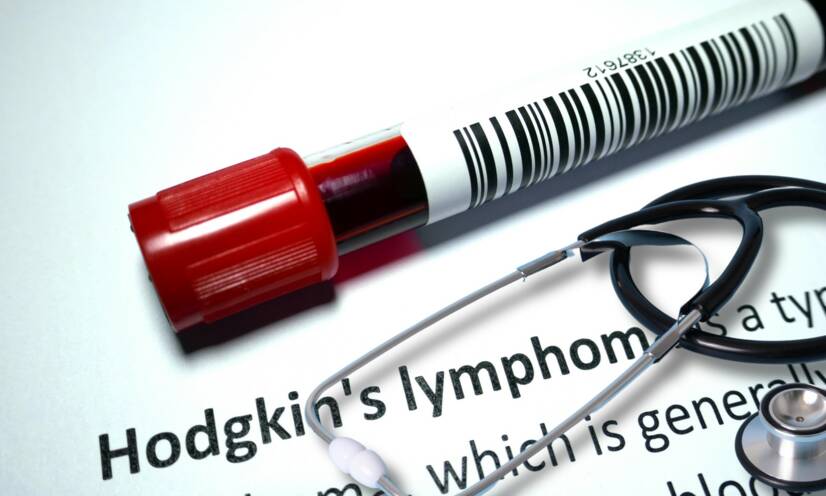
Základné laboratórne testy tvoria vyšetrenia krvného obrazu, biochemické parametre a vyšetrenie sedimentáce. Podľa stavu pacienta a výsledkov nasledujú ďalšie špecifické laboratórne testy (napr. LDH, Beta - 2 mikroglobulín, tymidínkináza, feritín).
Zmeny v krvnom obraze môžu byť prvými príznakmi pacienta s lymfómom. Abnormality v krvných bunkách sa môžu týkať počtu a vzhľadu. V diagnostike sa dopĺňa vyšetrenie krvného náteru.
Pacient by mal mať zrealizované základné zobrazovacie vyšetrenie RTG vyšetrenie hrudníka, USG vyšetrenie brucha.
V prípadne zväčšenej lymfatickej uzliny je odoslaný k hematológovi, ktorý následne manažuje liečbu. Prvým zobrazovacím vyšetrením lymfatických uzlín je ultrasonografické vyšetrenie.
Hematológ a/alebo onkológ indikuje biopsiu kostnej drene a často ďalšie zobrazovacie vyšetrenia ako CT krku, hrudníka, brucha, malej panvy (počítačová tomografia), MR (magnetická rezonancia), prípadne PET-CT (pozitrónovú emisnú tomografiu) a ďalšie.
Pri agresívnych lymfómoch napr. difúznom veľkobunkovom lymfóme B-pôvodu, anaplastickom veľkobunkovom lymfóme, Burkittovom lymfóme využívaná aj diagnostika likvoru (mozgovo-miechového moku).
Nevyhnutné v diagnostike je určenie presného typu a štádia malígneho lymfómu.
Biopsia lymfatickej uzliny a kostnej drene sú štandartnými vyšetrovacími algoritmami. Taktiež histologické vyšetrenie postihnutého orgánu v diferenciálnej diagnostike je veľmi dôležité.
Vyšetrenie prietokovou cytometriou umožňuje popísať bunkovú líniu, počet patologických buniek, stanovenie klonality a ďalšie.
V diagnostike je nevyhnutná spomínaná biopsia kostnej drene. Získame unikátne informácie o krvotvorbe.
Predsudky a nedostatok informácií vytvárajú z biopsie kostnej drene zbytočného "strašiaka”.
Neobávajte sa biopsie kostnej drene
Biopsia kostnej drene je invazívny výkon, avšak v dnešnej medicíne sú riziká minimálne. Vykonáva to jedine lekár špecialista, ktorý má na to oprávnenie, má adekvátnu prax a je špeciálne školený.
Pri biopsii sa získa vzorka tkaniva kostnej drene, čo umožní potvrdiť neoplastický (zhubný) proces.
Vykonáva sa špeciálnou dlhou dutou ihlou z presného miesta väčšinou z oblasti lopaty bedrovej kosti, prípadne z oblasti hrudnej kosti (sterna). Odber sa vykonáva v lokálnom umŕtvení. Punkcia kostnej drene trvá približne 3 minúty, biopsia kostnej drene trvá približne 5 minút.
Určenie typu maligného lymfómu nazývame typizácia a stupeň diferenciácie (premeny zhubného tkaniva) určuje tzv. grading.
Klasifikácia lymfoproliferatívnych ochorení sa neustále rozvíja.
Hodgkinova choroba sa odlišuje od Non-Hodgkinových lymfómov prítomnosťou tzv. Reedovej-Sternbergových buniek.
Pokrok v molekulárnej genetike prináša inovatívne diagnostické metódy a lepšie možnosti liečby.
Lepšie poznanie molekulárno-genetických abnormalít prináša doplnenia a aktualizácie podrobných klasifikácií.
Klasifikácia Svetovej zdravotníckej organizácie (WHO) používa morfologické, klinické, imunologické a genetické informácie. Vytvára tak podrobnú klasifikáciu klinicko-patologických jednotiek, ktoré majú význam v bežnej klinickej praxi, obzvlášť v terapii a prognóze.
Určenie klinického štádia nazývame staging ochorenia (najčastejšie Ann Arbor klasifikácia) zahŕňa rozsah ochorenia, teda klinické štádium.
Klinické štádiá I. – III. poukazujú na postihnutie lymfatických uzlín. IV. klinické štádium predstavuje generalizované štádium.
Pri stagingu sa zohľadňuje aj extranodálne postihnutie (E), postihnutie sleziny (S), a účasť B príznakov – v prípade asymptomatického ochorenia (A), v prípade výskytu B-symptómov (B).
B - príznaky môžu zahŕňať ktorýkoľvek z nasledujúcich:
- nevysvetliteľný pokles hmotnosti > 10% za posledných 6 mesiacov,
- horúčka > 38 °C s neobjasnenou príčinou,
- intenzívne nočné potenie.
Štádium - v tabuľke
|
I
|
Postihnutie jednej regionálnej lymfatickej oblasti (I.) alebo jedného extranodálneho orgánu (I., E)
|
|
II
|
Postihnutie dvoch a viacerých regionálnych lymfatických oblastí na tej istej strane bránice (II.) príp. spolu s postihnutím extralymfatického tkaniva/orgánu priamym prerastaním lymfómu (II., E)
|
|
III
|
Postihnutie regionálnych lymfatických oblastí na oboch stranách bránice (III.) príp. spolu s postihnutím extralymfatického tkaniva/orgánu priamym prerastaním lymfómu (III., E) alebo postihnutím sleziny (III., S)
|
|
IV
|
Generalizované formy s postihnutím jedného alebo viacerých extralymfatických orgánov s alebo bez postihnutia uzlín
|