- upjs.sk - Power point Sclerosis Multiplex
- jfmed.uniba.sk - Publikácia z Jesseniovej lekárskej fakulty, Sclerosis Multiplex
- solen.sk - Prvé príznaky Sclerosis Multiplex a význam včasnej liečby, Doc. MUDr. Vladimír Donáth, PhD., II. neurologická klinika SZU a FNsP F. D. Roosevelta, Banská Bystrica
- solen.sk - SCLEROSIS MULTIPLEX A AUTOIMUNITNÉ CLEROSIS MULTIPLEX A AUTOIMUNITNÉ OCHORENIA CHORENIA, doc. MUDr. Eleonóra Klímová, CSc., Neurologická klinika FN LP a LF UPJŠ, Košice
- solen.cz - Nová perspektívna liečba Sclerosis multiplex, doc. MUDr. Vladimír Donáth, CSc., MUDr. Silvia Laurincová, II. neurologická klinika SZU, FNsP F. D. Roosevelta, Banská Bystrica
- urologiepropraxi.cz - Sclerosis multiplex a mužská plodnosť, doc. MUDr. Jozef Marenčák, PhD., Bratislava
- solen.sk - Sclerosis multiplex a potreba medziodborovej spolupráce, MUDr. František Jurčaga, MPH, Centrum pre liečbu SM, Nemocnica sv. Michala, a. s., Bratislava
- slovakradiology.sk - Interdisciplinárny manažment pacienta so Sclerosis multiplex
Čo je Skleróza multiplex? Aké príznaky má Roztrúsená skleróza?

Sclerosis multiplex, alebo roztrúsená skleróza je chronické ochorenie centrálneho nervového systému. Ide o najčastejšie zápalovo-degeneratívne ochorenie nervového systému. Celosvetovo postihuje približne 2,5 milióna ľudí.
Hlavné príznaky
- Malátnosť
- Porucha reči
- Bolesť oka
- Časté nutkanie na močenie
- Depresia - depresívna nálada
- Dvojité videnie
- Stuhnutosť svalov
- Nervozita
- Neschopnosť udržať moč - Inkontinencia moču
- Neschopnosť udržať stolicu
- Obrna
- Poruchy citlivosti
- Pocit mravčenia - tŕpnutie
- Zmeny a poruchy osobnosti
- Poruchy chôdze
- Poruchy erekcie
- Poruchy koncentrácie
- Poruchy pamäti
- Poruchy prehĺtania
- Poruchy nálady
- Porucha koordinácie pohybov
- Svalová slabosť
- Svalové kŕče
- Zášklby vo svaloch
- Svrbenie kože
- Točenie hlavy - vertigo
- Tras
- Únava
- Úzkosť - anxieta
- Výpadok zorného poľa
- Vysilenosť - vyčerpanie
- Zápcha
- Zastreté - zahmlené videnie
- Zhoršenie zraku
- Zníženie libida
- Zníženie inteligenčných funkcií
Charakteristika
Ide o najčastejšie zápalovo-degeneratívne ochorenie nervového systému a v rozvinutých krajinách patrí medzi najčastejšiu príčinu predčasnej invalidizácie prevažne mladej populácie.
Celosvetovo postihuje približne 2,5 milióna ľudí.
Sclerosis multiplex = SM (zaužívaná skratka).
Na Slovensku má SM pomerne vysoký výskyt a to približne 100/100 000 obyvateľov. Ženy sú týmto ochorením zasiahnuté až 3x častejšie ako muži a vrchol výskytu je medzi 25. a 35. rokom života, ale môže byť diagnostikovaná aj v detskom veku.
SM má špecifické geografické rozloženie. Najpočetnejšie sa vyskytuje u severského obyvateľstva, tzv. kaukazkej rasy. Naopak južnejšie oblasti v okolí rovníka a u černošského obyvateľstva je veľmi raritná.
Súčasná migrácia obyvateľstva po celom svete priniesla zaujímavé informácie v prípade, ak sa človek presťahuje zo svojho pôvodného bydliska. Vysťahovanie pred 15. rokom veku nesie so sebou riziko zeme, v ktorej osoba vyrástla. Ak došlo k vysťahovaniu po 15. roku veku života, riziko vzniku SM odráža krajinu, do ktorej sa osoba vysťahovala.
Príčiny
Medzi environmentálne faktory patrí napríklad:
- už spomenutá geografická šírka,
- nepreliečené a opakujúce sa infekcie (najčastejšie Ebstein-Barrovej vírus, spôsobujúci infekčnú mononukleózu),
- stres,
- nedostatok vitamínu D,
- fajčenie,
- zmena hladiny pohlavných hormónov, predovšetkým v popôrodnom období, čo by mohlo vysvetľovať väčšiu prevalenciu u ženského pokolenia.
SM nie je vrodené ochorenie a nie je dokázaný ani žiaden gén, ktorý by toto ochorenie prenášal. Avšak aj genetika tu zohráva istú úlohu. Dôkazom je zvýšený výskyt v rodinách s SM.
Medzi prvostupňovými príbuznými je 10 až 50-krát vyššie riziko diagnostikovania SM ako v rodinách bez tohto ochorenia.
Ak má jedno z jednovaječných dvojičiek diagnostikovanú SM, riziko, že ochorie aj druhé dvojča je až 30%.
Aby sme sa mohli ďalej rozprávať o podstate tohto ochorenia, mali by sme si vysvetliť pár neznámych pojmov.
Lymfocyty
Existujú dva druhy.
- T- lymfocyty
- B- lymfocyty
T-lymfocyty sú biele krvinky, ktoré sa nachádzajú v thymuse, krvi a lymfatických uzlinách. Na základe istých rozpoznávacích znamení, vedia identifikovať škodcu a zaútočiť na neho. Na pomoc privolávajú aj iné zápalové bunky. Tak vznikne zápal.
B-lymfocyty sa tvoria v kostnej dreni. Po stretnutí s patogénom, sa z nich stávajú plazmatické bunky, ktoré tvoria protilátky. Tie ho vedia účinne zneškodniť.
Pri SM zohrávajú úlohu obidva typy lymfocytov.
Autoimunitné ochorenie
Podstatou týchto ochorení je, že lymfocyty rozpoznávajú vlastné tkanivá ako cudzie a začínajú proti nim útok.
Počas vývoja jedinca je zaistené, že väčšina lymfocytov, ktoré by naše vlastné tkanivo rozpoznali ako cudzie, sú včas likvidované ešte pred tým, ako vycestujú do lymfatických uzlín a krvi.
Tie lymfocyty, ktoré neboli prísne selektované, sú uvedené do spánku, aby sa nemohli množiť. Napriek tomu za určitých okolností, dochádza k ich aktivácii.
Aktivovať ich môžu rôzne enviromentálne faktory, ktoré sme spomínali vyššie.
Myelín
Lipoproteínový, zjednodušene povedané, tukový obal nervu.
Týmto obalom sú pokryté nervové vlákna v centrálnej aj periférnej nervovej sústave.
Je to veľmi užitočný obal, pretože okrem ochrany, umožňuje aj rýchle vedenie informácii v nerve. Stratou tohto obalu, sa stráca aj funkcia nervu.
Nervy na periférii, napríklad v rukách a nohách, sú kryté takzvanými Schwanovými bunkami, v mieche a v mozgu myelín tvoria bunky - oligodendrocyty.
Vycestovanie lymfocytov do mozgu a miechy
Centrálny nervový systém je oddelený od ostatného organizmu hematoencefalickou bariérou (HB), čo si môžete predstaviť ako sitko s veľmi malými očkami, ktoré dnu neprepustí takmer žiadnu molekulu.
Takouto ochranou je zaistené, aby do mozgu, ako do jedného z najdôležitejších a najcitlivejších orgánov, neprenikli cudzorodé látky, toxické elementy, mnohé lieky, a taktiež, aby v ňom nevznikali zbytočné zápalové reakcie.
Aktivované lymfocyty produkujú zápalové látky zvané cytokíny, konkrétne IL-2, INF-γ,TNF-α.
Tieto cytokíny spôsobujú zmenu na endotely ciev, ktorý sa stane „lepkavejší”, a tak lymfocyty jednoduchšie preniknú do ciev. Tie začnú produkovať proteolytické enzýmy, ktoré rozleptávajú hematoencefalickú bariéru, porušia jej ochrannú funkciu a vstupujú do tkaniva mozgu a miechy.
Tu spustia zápalovú reakciu.
Porušenou HB následne preniknú aj nešpecifické T a B lymfocyty, ktoré sa tu môžu usadiť a produkovať protilátky. Zápal sa tak začne rozvíjať.
Úloha T-lymfocytov
Aktivácia T-lymfocytov prebieha v lymfatických uzlinách. Tu sa T-lymfocyt stretne s bunkami, ktoré mu predstavia patogén. Receptor T-lymfocytu ho rozpozná, čo ho aktivuje, a je pripravený začať útok.
Takýto naštartovaný T-lymfocyt putuje do CNS, kde spôsobí zápalovú reakciu. Terčom autoreaktívnych T-lymfocytov je myelínový obal nervových vlákien, produkovaný oligodendrocytmi.
Hlavným stavebným prvkom myelínu je myelínový bázický proteín (MBP). Proti nemu sú namierené aktivované T-lymfocyty. MBP sa svojou stavbou podobá na vírus EBV, HHV-6, HBV, atď.
Preto, ak sa v organizme už lymfocyty raz aktivovali a namierili voči týmto vírusom, je vysoko pravdepodobné, že si T-lymfocyt pomýli MBR s vírusom a začne ho deštruovať.
Na pomoc privolané cytokíny produkujú toxické mediátory, ktoré poškodzujú myelín. Z poškodeného myelínu sa začnú uvoľňovať ďalšie a ďalšie toxické látky, podporujúce zápal a deštruujúce svoje okolie.
Bludný kruh šírenia zápalu pokračuje.
Úloha B-lymfocytov v patogenéze SM
Ich úloha v patogenéze SM je rôznorodá. Produkujú protilátky (intracerebrálne IgG, ktoré sú typicky oligoklonálne), cytokíny (prozápalové - TNFα a IL-6 a protizápalové IL-10) a sú efektívne antigén-prezentujúce bunky.
Tvorba zápalového ložiska
Keďže je zápalová reakcia namierená proti myelínu, dochádza v zápalovom ložisku k jeho deštrukcii.
Zápalová reakcia býva rôzne rozsiahla, väčšinou ohraničená a dochádza aj k poškodeniu nervových vlákien a ich rozpadu.
Mechanizmus degenerácie nervového vlákna, konkrétne axónu, nie je jasný.
Vieme však, že demyelinizované nervové vlákno stráca schopnosť viesť elektrický prúd. Poškodené nervové vlákno rozpoznajú lymfocyty, ktoré sú schopné pomocou tzv. perforínov, vlákno prerušiť.
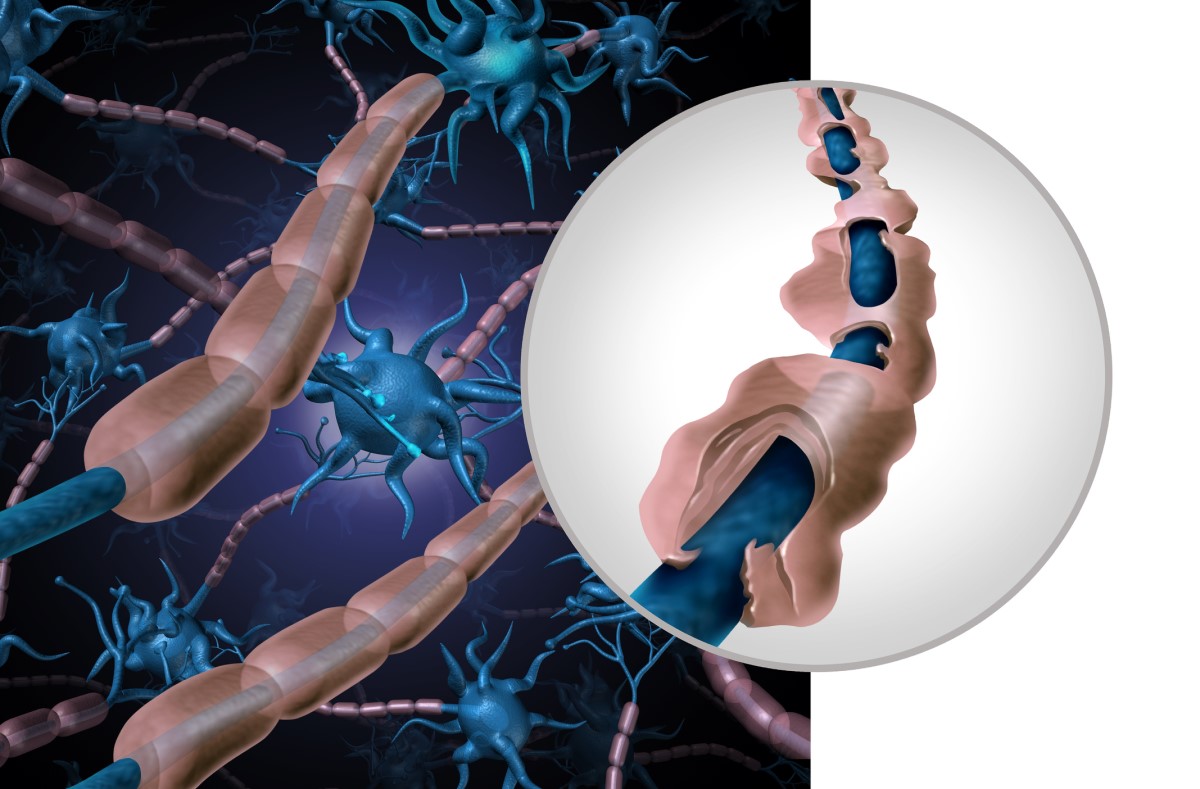
Množstvo a rozloženie zápalových ložísk tzv. plakov, je individuálne. Typické pre SM je rozloženie v okolí mozgových komôr, čiže periventrikulárne, kde sa organizujú do charakteristického obrazu tzv. Dawsonových prstov.
Ďalej sa tvoria tesne pod mozgovou kôrou - juxtrakortikálne, pod tentóriom v nižších oblastich mozgu alebo v oblasti krčnej miechy.
Regenerácia poškodeného nervového vlákna v CNS žiaľ nie je možná.
Je tu nedostatok rastových faktorov a rýchlo vytvárajúca sa jazva. Strata vlákien je tak nevratná.
Oprava poškodeného myelínu je možná len v počiatočných fázach ochorenia. Novo tvorený myelín je však tenší a kratší. Opakované zápalové reakcie a deštrukčné pochody v myelíne poškodzujú oligodendrocyty, čím sa regeneračná schopnosť bunky časom úplne stratí.
Tento proces vedie k trvalej invalidite pacienta.
Príznaky
Poruchy zraku ako prvý príznak SM
Najčastejším prvým príznakom SM je optická neuritída.
Zväčša sa prejavuje jednostranným poškodením zraku, ktoré môže byť sprevádzané bolesťou za okom, alebo bolesťou pri pohyboch očí do strán. Rozoznávame dva druhy optickej neuritídy, a to extraokulárnu a intraokulárnu.
Keďže ide o retrobulbárne postihnutie nervu, čiže zapálený a demyelinizovaný nerv je až za sietnicou, vzniká diskrepancia medzi oftalmologickým nálezom a ťažkosťami pacienta. Pacient sa sťažuje na výpadky v zornom poli, niekedy pocit hmlistého videnia alebo aj na stratu zraku.
Očný lekár však pri vyšetrení oftalmoskopom nevidí žiadnu zjavnú poruchu funkcie oka.
Ak prebieha demyelinizácia aj iných hlavových nervov, napríklad tých, ktoré inervujú okohybné svaly, pacienti môžu udávať dvojité videnie, teda diplopiu.
Závrate, poruchy rovnováhy, tras končatín, poruchy reči
Postihnutie mozočka sa prejaví poruchou koordinácie pohybov.
Tiež sa môže objaviť tras končatín, čo si pacienti všimnú ako neschopnosť vykonávať jemnejšie pohyby.
Poškodenie v iných častiach mozočka, tzv. vývojovo starších, zase vedie k pocitu neistoty v priestore a k problémom pri udržaní rovnováhy.
Pacienti trpia dysmetriou, ktorá sa prejaví prestreľovaním pri mierení, napríklad neschopnosť trafiť sa do kľúčovej dierky, pri naťahovaní sa po predmety, trafením sa do oka pri dotyku tváre atď.
Medzi poruchy reči patrí tzv. cereberálna alebo skandovaná reč, dysarthria, čiže nezrozumiteľná reč.
Slabosť a necitlivosť končatín, či časté zakopávanie
K ďalším symptómom SM patria senzitívne poruchy a centrálne parézy, čiže slabosť končatín spojená so spasticitou. Parézy môžu byť rôzneho stupňa od miernej slabosti pri záťaži, ktorú si všimnete ako zakopávanie pri dlhej chôdzi, nezvládanie bežných trás na turistike či športe.
Najťažší stupeň je kompletné znehybnenie končatiny.
Poruchy močenia a ťažkosti v sexuálnom živote
Pre pacienta sú obzvlášť nepríjemné poruchy sfinkterových funkcií.
Spontánne sa o nich nezmienia a mnohí lekári majú obavy z chúlostivých otázok, ktoré by mladého pacienta dostali do úzkych. Najčastejšie ide o poruchu močenia. Patrí k nim tzv. imperatívna mikcia, čiže náhle nutkanie na močenie s obavami z pomočenia, neschopnosť vymočenia sa, časté a opakujúce sa uroinfekcie, alebo inkontinencia moču.
Až 60 % mužov trpí na erektilnú dysfunkciu.
Práve urologicko-neurologické poruchy patria k najzávažnejším faktorom zníženej kvality života pacientov s chronickým neurologickým ochorením.
Poruchy gastrointestinálneho traktu
Medzi závažné príznaky patrí porucha prehĺtania, čiže dysfágia, pri ktorej hrozí aspirácia obsahu dutiny ústnej (tekutiny, potrava) do pľúc.
Ďalej pacienti často trpia neurčitými pocitmi v bruchu, sprevádzané kŕčmi alebo bolesťami. Sú spojené s porušenou funkciou a motilitou čriev. Nezriedka sa objavuje obstipácia (zápcha), hnačka, ťažkosti s únikom stolice alebo neschopnosť dostatočného vyprázdnenia.
O psychickom zdraví a emočnom strese pri SM
Po diagnostikovaní roztrúsenej sklerózy sú pacienti v šoku.
Lekár im nevie presne vysvetliť, akým spôsobom si ochorenie privodili, čo robili vo svojom živote nesprávne, chorobu nezdedili, ani sa ňou nenakazili.
Napriek tomu sú informovaní o rýchlej progresii a potrebe dlhodobej liečby, ktorá však ochorenie úplne nevylieči a priebeh iba spomaľuje.
Veľmi často surfujú po internetových portáloch, kde sa dočítajú príbehy mladých ľudí, ktorí boli krátko po diagnostikovaní pripútaní na invalidný vozík.
Na prvý pohľad neriešiteľná situácia prináša úzkosť, depresiu, emočné výkyvy.
V neskorších fázach ochorenia progredujú kognitívne poruchy, ťažkosti s myslením, pamäťou a správaním.
Situácia je zhoršená patologickou únavou, ktorou pacienti trpia už od začiatku ochorenia.
Typické pre SM je, že únava sa zhoršuje v teple a celkovo, zvýšená teplota prostredia je pacientmi veľmi ťažko znášaná.
Pre efektívnejšie sledovanie progresie ochorenia a kvantifikácie postihnutia a závažnosti príznakov SM sa vytvorila tzv. Kurtzkeho stupnica postihnutia a závažnosti klinických príznakov EDSS (Expanded Disability Status Scale).
Táto stupnica hodnotí postihnutie siedmich funkčných neurologických systémov.
Ide o:
- zrak,
- motoriku,
- kmeňové,
- mozočkové funkcie,
- sfinktery,
- senzitívne ťažkosti,
- kognitívne funkcie
- a únavu
Podľa čísla EDSS sa lekár rozhoduje aký typ liečby zvolí a sleduje, ako je ochorenie stabilizované alebo naopak, či napriek liečbe progreduje.
Pozrite si tiež video - Viac než len zabúdanie: Odhaľte rozličné príznaky Sklerózy multiplex
Diagnostika
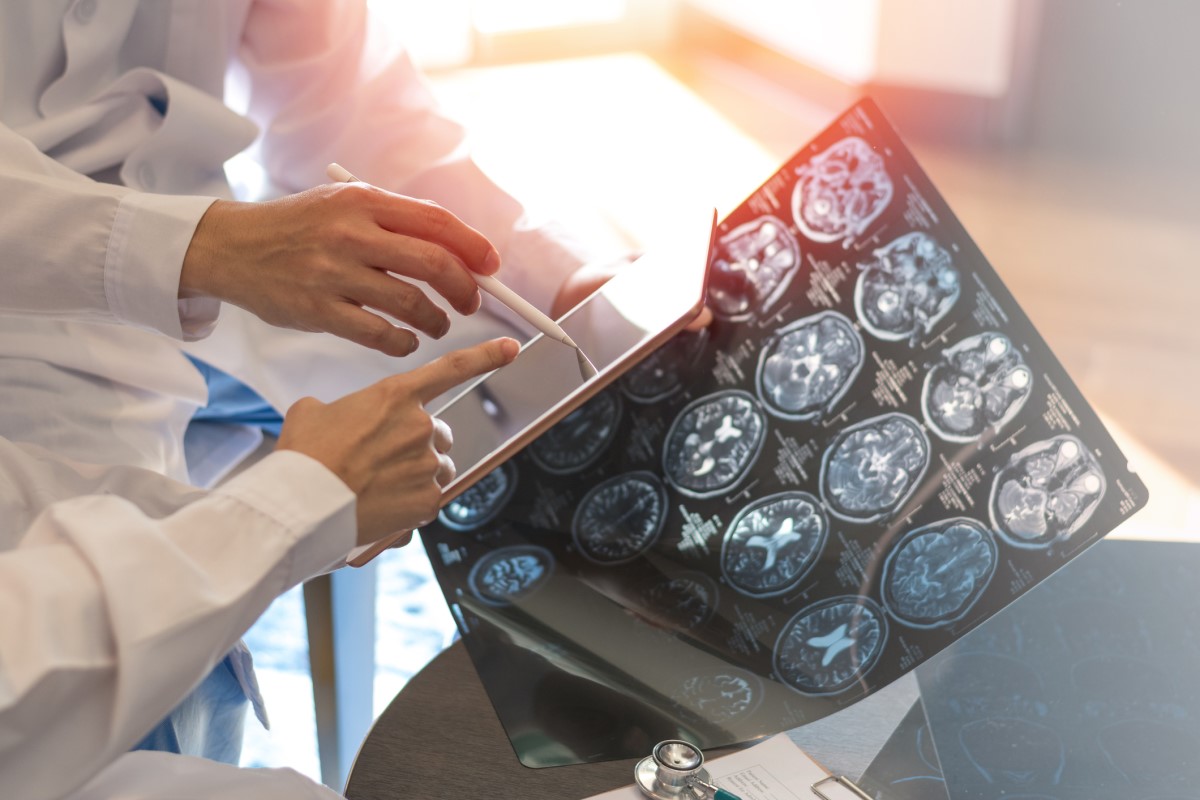
Magnetická rezonancia
Medzi najvýpovednejšie vyšetrenia patrí magnetická rezonancia mozgu a miechy (MRI).
Toto zobrazovacie vyšetrenie zobrazí demyelinizačné lézie tzv. plaky.
Nález je pomerne typický a zahŕňa viacpočetné hyperintenzívne (svietivé) ložiská v typických oblastiach mozgu, najčastejšie v okolí mozgových komôr, pod mozgovou kôrou, v mozgovom kmeni, v mozočku, na optických nervoch alebo v mieche.
Dôležité je sledovanie vysycovania lézii po podaní kontrastnej látky gadolínium. Tento tzv. enhancement lézie svedčí o čerstvej lézii, teda preukazuje akútnosť ochorenia alebo ataku.
Lumbálna punkcia
Vyšetrenie mozgovomiechového moku je nenahraditeľnou súčasťou diagnostického procesu.
Odber sa vykonáva lumbálnou punkciou.
Najmä mladí pacienti majú najväčší strach práve z tohto výkonu. Jeho odmietanie však spomaľuje a znemožňuje ďalšiu diagnostiku a v konečnom dôsledku aj liečbu.
Je to pomerne jednoduchý invazívny výkon, ktorý vykonávajú skúsení neurológovia.
Trvá približne 5 - 10 minút a môže sa vykonávať na izbe pacienta, alebo vo vyšetrovni.
Po výkone je dôležité dodržiavať postlumbálny režim, čo zahŕňa 24 hodinový pokoj na lôžku v horizontálnej polohe tela, dostatok tekutín a príjem kofeínových nápojov či tabliet.
Laboratórne vyhodnotenie likvoru prináša okrem základného biochemického a cytologického obrazu aj dôkaz prítomnosti intratekálnej syntézy imunoglobulínov (IgG) s izoelektrickou fokusáciou (IEF). Toto vyšetrenie je síce nešpecifické, ale u pacientov s SM dosahuje pozitivitu vo viac ako 90 %.
Podstatným faktorom je prítomnosť aspoň dvoch oligoklonálnych IgG pásov, ktoré sú prítomné iba v likvore a v sére chýbajú. Poukazuje to na zvýšenú aktivitu lymfocytov v CNS.
Na Slovensku je vyšetrenie mozgovomiechového likvoru nevyhnutnou podmienkou na schválenie liečby SM zdravotnými poisťovňami, preto každý pacient, u ktorého je podozrenie na toto ochorenie, by mala byť lumbálna punkcia vykonaná v čo najkratšom diagnostickom čase.
Definitívna diagnóza SM musí spĺňať tzv. McDonaldove kritériá.
Tie boli opakovane revidované, naposledy v roku 2017. Opisujú tzv. disemináciu v priestore a čase, ktorá značí progresiu ochorenia.
Diseminácia v priestore znamená, že sú na MRI snímkach prítomné nové demyelinizačné lézie v presne definovaných lokalitách.
Diseminácia v čase označuje situáciu, kedy sú prítomné nové demyelinizačné lézie, ale okrem toho sú aj zápalovo aktívne.
Nová definícia McDonaldových kritérií zahŕňa do diseminácie v čase aj pozitívny likvorový nález, čiže preukázanú oligoklonálnu zložku alebo intratekálnu syntézu imunoglobulínov typu G (IgG). Tento nález taktiež svedčí pre zápalovú aktivitu prítomnú v CNS.
Podľa týchto kritérií je možné uskutočniť diagnózu SM už pri prvom vyšetrení magnetickou rezonanciou (MRI). Na druhej strane je potrebné pripomenúť, že neexistuje žiadny 100 % spoľahlivý test, ktorý by diagnózu SM potvrdil alebo vylúčil.
Vyšetrenie evokovaných potenciálov
Ide o objektívnu a neinvazívnu diagnostickú metódu, ktorá slúži na zisťovanie klinicky nemých lézií CNS.
Evokované potenciály sú odpoveďou CNS na presne definovaný podnet na periférii.
Odrážajú kvalitu šírenia vzruchu a informácii nervovou dráhou.
Rozlišujeme:
- vizuálne (VEP),
- somatosenzorické (SEP),
- sluchové kmeňové (BAEP),
- motorické (MEP) evokované potenciály
Pri SM je nález spomalenia vedenia, prípadne úplný blok prenosu vzruchu nervovou dráhou, zmena tvaru alebo chýbanie typickej vlny.
Diferenciálna diagnostika SM
Je mnoho non-SM ochorení s demyelinizačnými zmenami mozgu, ktoré sa priebehom a príznakmi môžu na SM podobať a imitovať ju.
K riadnemu diagnostickému záveru SM patrí aj vylúčenie týchto najčastejších ochorení:
- Paraneoplastické syndrómy,
- tumory mozgu alebo miechy,
- lymfóm CNS,
- Diskopatia s kompesiou krčnej, alebo hrudnej miechy,
- Artériovenózna cievna malformácia,
- Neuroborrelióza,
- Vaskulitída CNS,
- Reumatoidná artritída,
- Hereditárne spinálne/spinocerebelárne ataxie,
- Leukodystrofie so začiatkom v dospelom veku,
- Mitochondriálne ochorenia,
- Cievna mozgová príhoda,
- Deficit vitamínu B12 a folátu,
- Celiakia,
- Hepatitída B,
- Fabryho choroba,
- Tyreopatie,
- Hematologické ochorenia (trombofílie, monoklonálne gamapatie, antifosfolipidový syndróm),
- Poúrazové demyelinizácie.
Priebeh
Klinický izolovaný syndróm (CIS) je úplne prvý atak, prvá epizóda neurologických príznakov. Spôsobený je demyelinizačným postihnutím CNS, ktoré zasiahlo centrá v mozgu a v mieche na mieste prislúchajúcom k poruche.
Tieto prvé príznaky musia trvať najmenej 24 hodín.
Vo väčšine prípadov sa v nasledujúcom období vyvinie definitívna forma SM, najčastejšie relaps-remitujúca forma SM. Je veľmi dôležité skoré rozpoznanie CIS a podľa možností čo najskôr začať liečbu.
Podľa priebehu delíme definitívnu SM na niekoľko foriem
1. Relaps remitujúca forma SM (RRSM)
Vyskytuje sa asi v 85 % prípadov.
Je charakterizovaná tzv. atakmi ochorenia. Po pominutí príznakov pomocou akútnej liečby (najčastejšie kortikoterapia) sa klinický stav pacienta úplne, alebo dostatočne upraví. Nasleduje rôzne dlhé obdobie bez príznakov tzv. remisia.
Táto fáza striedania atakov s obdobím remisie trvá okolo 10 až 15 rokov.
Potom môže prejsť do sekundárne chronickej progresívnej formy (SPSM).
2. Sekundárne progresívna forma SM (SPSM)
Po každom ataku prichádza iba nekompletná náprava, postupne sa zhoršuje klinický stav, prehlbuje sa postihnutie jednotlivých neurologických oblastí a zvýrazňuje sa zneschopnenie pacienta (rastie číslo EDSS).
Diagnóza SPSM sa stanovuje retrospektívne, a to na základe prítomnosti postupného zhoršovania po iniciálnom RRSM priebehu ochorenia.
3. Primárne progresívna forma SM (PPSM)
Zhruba 10 % pacientov od začiatku ochorenia pociťuje sústavné zhoršovanie svojho klinického stavu.
Priebeh ide bez atakov, čiže bez obdobia zhoršenia a následného pokoja.
Skleróza multiplex a tehotenstvo
SM postihuje väčšinou mladé ženy, ktoré sú na vrchole reprodukčného obdobia. Preto je prirodzené, že sa pacientky zaujímajú o priebeh tehotenstva, ako vplýva ochorenie na tehotenstvo, šestonedelie či laktáciu.
Jednou z hlavných otázok je zlúčiteľnosť tehotenstva s liečbou SM a reálnosť donosenia zdravého novorodenca.
Samotné ochorenie SM nezvyšuje riziko komplikácií počas tehotenstva.
Riziko môže priniesť prebiehajúca liečba, preto by každá pacientka s DMT mala preferovať plánované tehotenstvo a vopred sa poradiť so svojím neurológom.
V minulosti sa gravidita pre pacientky s SM neodporúčala, pre zvýšené riziko vzniku relapsu.
V súčasnosti je podľa niektorých autorov gravidita považovaná skôr za protektívny faktor progresie choroby. Vysvetľuje sa to tzv. feto-maternálnou imunotoleranciou.
Dochádza k útlmu aktivity prozápalových Th1 lymfocytov a k aktivite antizápalových Th2 lymfocytov.
U tehotných so SM neboli zistené závažné rozdiely v trvaní gravidity, prospievaní plodu, alebo v pôrodnej hmotnosti novorodenca. Samotný typ pôrodu, či už prirodzený alebo cisárskym rezom, závisí od neurologického a gynekologického nálezu každej pacientky.
Použitie epidurálnej anestézie nie je kontraindikované.
Najrizikovejšie obdobie vzhľadom na vznik relapsu nastáva 3 – 6 mesiacov po pôrode.
Keďže v tomto období pretrvávajú vysoké hodnoty prolaktínu, ktorý má prozápalový efekt a zvyšuje riziko relapsu, neodporúča sa dojčenie dlhšie ako 4 mesiace.
Od 6. mesiaca po pôrode by žena mala znovu nasadiť DMT, ktorú užívala pred tehotenstvom.

SM a očkovanie
Vakcinácia je dôležitým míľnikom v histórii ľudstva a má svoje nenahraditeľné miesto v prevencii vzniku prenosných infekčných ochorení. Preto je namieste otázka vhodnosti jej použitia pri ochoreniach, ktoré nesú autoimunitné črty akým je aj SM.
Na prvom mieste je zváženie risk verzus benefit.
Očkovanie vakcínami, ktoré obsahujú neživé kmene, nepredstavujú vysoké riziko nežiadúcich účinkov. Naproti tomu, vakcíny so živými atenuovanými (oslabenými) mikroorganizmami, môžu niesť potenciál vzniku infekcie u ľudí s oslabeným imunitným systémom.
DMT lieky používané v liečbe sclerosis multiplex môžu znížiť účinnosť vakcíny, alebo môžu zvyšovať riziko infekčných komplikácií.
Preto treba k očkovaniu pristupovať opatrne, individuálne zhodnotiť stav pacienta, jeho imunitný profil a aktivitu choroby. Ak je očkovanie potrebné, odporúča sa použitie neživých vakcín.
V prípade výskytu závažného relapsu je potrebné počkať aspoň 4 – 6 týždňov do obdobia remisie.
Pozrite si aj tieto články o SM:
- Čo je to sekundárne progresívna skleróza multiplex (SPSM) a aké má príznaky? Ako ju rozpoznať a liečiť?
- Čo znamená relaps pri skleróze multiplex (SM) a aké má príznaky? Ako ho zvládnuť?
- Môjmu príbuznému bola diagnostikovaná skleróza multiplex. Ako mu môžem pomôcť?
Včasné začatie chorobu modifikujúcej liečby pomáha zastaviť aktivitu ochorenia, čo znižuje pravdepodobnosť skorej invalidizácie pacienta v budúcnosti.
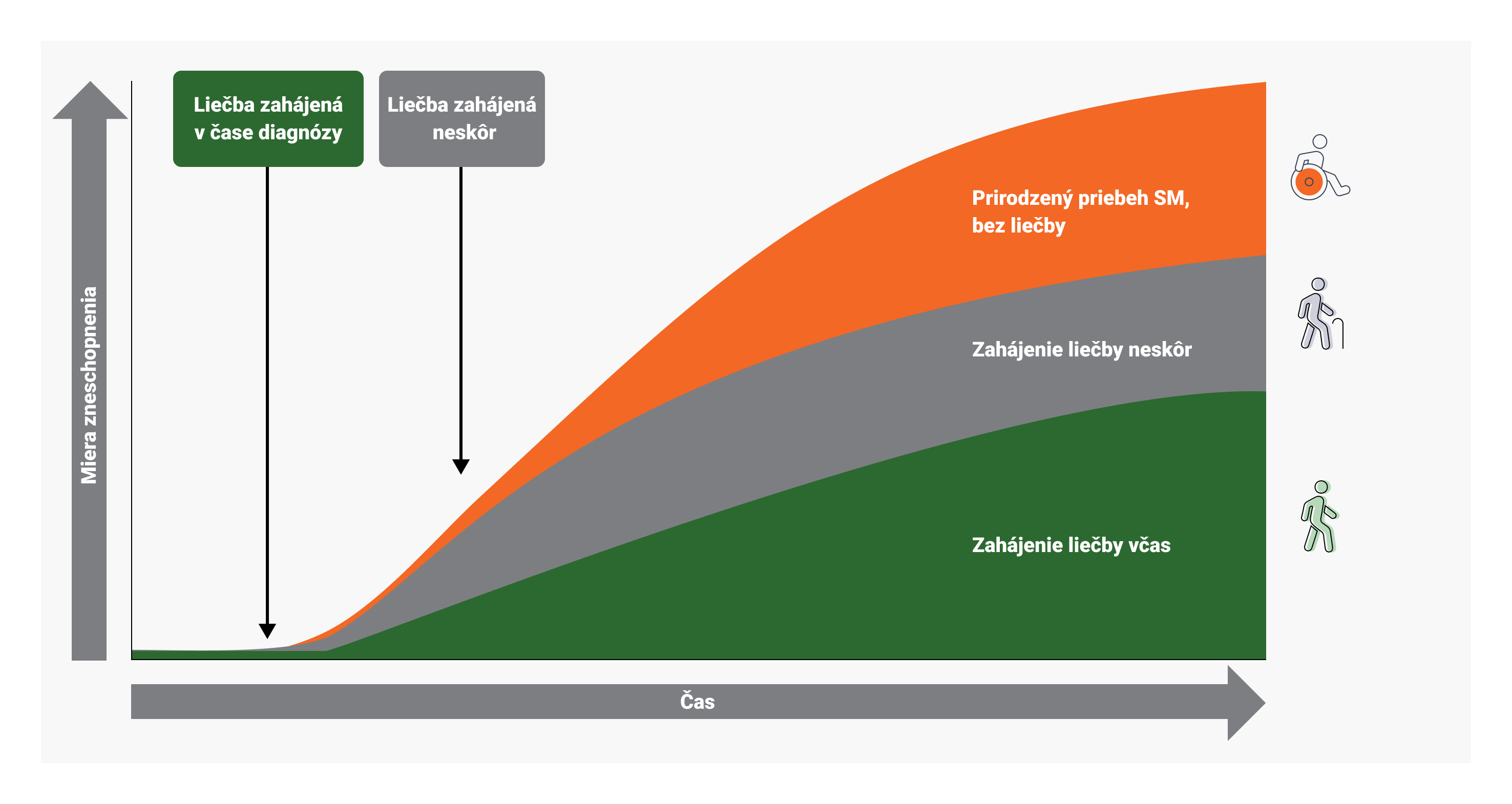
Aj keď nepociťujete žiadne príznaky, SM môže vo vašom tele prebiehať.
Včasná a správna liečba môže výrazne zlepšiť prognózu pacienta s SM.
Hneď na začiatku sa poraďte so svojím lekárom o svojich cieľoch a o tom, čo je pre vás najlepšie.
Na koho sa môžete obrátiť?
SM centrá
Bratislava
Univerzitná nemocnica Bratislava
Nemocnica Staré Mesto
I. Neurologická klinika LF UK a UNB
Centrum pre sclerosis multiplex
Mickiewiczova 13, 813 69 Bratislava
Nemocnica akad. L. Dérera
II. Neurologická klinika LF UK a UNB
Centrum pre liečbu sclerosis multiplex
Limbová 5, 833 05 Bratislava
Nemocnica Ružinov
Neurologická klinika SZU
Ambulancia centra pre liečbu sclerosis multiplex
Ružinovská 6, 826 06 Bratislava
Národný ústav detských chorôb (NÚDCH)
Klinika detskej neurológie
Limbová 1, 833 40 Bratislava
Univerzitná nemocnica - nemocnica sv. Michala a.s.
Neurologická klinika SZU
Satinského 1/I.7770, 811 08 Bratislava
Nitra
Fakultná nemonica Nitra
Neurologická klinika
Centrum Sclerosis Multiplex
Špitálska 6, 950 01 Nitra
Nové Zámky
Fakultná nemocnica s poliklinikou
Neurologická klinika
Slovenská 5587/11A
940 34 Nové Zámky
Trenčín
Fakultná nemocnica Trenčín
Neurologické oddelenie
Legionárska 28
911 71 Trenčín
Trnava
Fakultná nemocnica Trnava
Neurologické oddelenie
Centrum pre sclerosis multiplex
Andrea Žarnova 11, 917 75 Trnava
Banská Bystrica
Fakultná nemocnica s poklinikou F.D.Roosevelta Banská Bystrica
II. Neurologická klinika SZU
Centrum pre diagnostiku a liečbu sclerosis multiplex
Nám. L. Svobodu 1, 975 17 Banská Bystrica
Martin
Univerzitná nemocnica Martin
Neurologická klinika
Kollárova 2, 036 59 Martin
Ružomberok
Ústredná vojenská nemocnica SNP Ružomberok
Klinika neurológie
Gen. M. Vesela 21, 034 26 Ružomberok
Liptovský Mikuláš
Liptovská nemocnica s poliklinikou MUDr. Ivana Stodolu Liptovský Mikuláš
Neurologické oddelenie
Palúčanská 25
031 23 Liptovský Mikuláš
Košice
Univerzitná nemocnica Košice
Neurologická klinika
Poradňa pre demyelinizačné ochorenia nervového systému
Trieda SNP 1, 041 66 Košice
Prešov
Fakultná nemocnica s poklinikou J.A. Reimana Prešov
Centrum pre liečbu a diagnostiku sclerosis multiplex
Hollého 14, 081 01 Prešov
Levoča
Nemocnice AGEL Levoča a.s.
Neurologické oddelenie
Probstnerova cesta 2/3082
054 01 Levoča
Komárno
Nemocnice AGEL Komárno a.s.
Špecializovaná neurologická ambulancia
Mederčská 39
945 05 Komárno
Pacientské organizácie
Ako sa lieči: Skleróza multiplex - Roztrúsená skleróza
Ako sa lieči skleróza multiplex? Čím skôr, tým lepšie...
Zobraziť viacVideo - Ochorenie mladých ľudí. Čo je to skleróza multiplex a prečo vzniká?
Sklerózu multiplex lieči
Sklerózu multiplex vyšetruje
Ďalšie názvy
Zaujímavé zdroje informácií
Súvisiace

Ste doktor, či zdravotník? Zviditeľnite sa a zdieľajte skúsenosti!
Vytvorte si vlastný blog na Zdravoteka.sk, ktorú číta 620 000 ľudí mesačne. Napíšte nám →



























