- solen.sk - Inzulíny v liečbe diabetes mellitus
- solen.sk - SOUČASNÉ TRENDY PREVENCE A LÉČBY OUČASNÉ TRENDY PREVENCE A LÉČBY DIABETES MELLITUS 1. TYPU DIABETES MELLITUS 1. TYPU
- solen.cz - DIABETES MELLITUS: SOUČASNÝ POHLED DIABETES MELLITUS: SOUČASNÝ POHLED NA PATOGENEZI, KLASIFIKACI A LÉČBU A PATOGENEZI, KLASIFIKACI A LÉČBU
- solen.sk - Nové možnosti liečby diabetes mellitus 2. typu
- solen.sk - LIEČBA 2. TYPU DIABETES MELLITUS
- v anglickom jazyku
- ncbi.nlm.nih.gov - Maturity Onset Diabetes in the Young
- mayoclinic.org - Latent autoimmune diabetes in adults (LADA): What is it?
- healthline.com - New Drug Treatment Options for Diabetes
- pubmed.ncbi.nlm.nih.gov - Insulin therapy in type 2 diabetes
- pubmed.ncbi.nlm.nih.gov - Type 2 diabetes: the role of insulin
Cukrovka: Prečo vzniká, aké má príznaky a komplikácie diabetes mellitus?
Zdroj foto: Getty images
Hlavné príznaky
- Acetónový zápach z úst
- Malátnosť
- Strata ochlpenia
- Dehydratácia
- Bezvedomie
- Bledosť
- Bolesť nôh
- Časté infekcie
- Časté močenie
- Časté nutkanie na močenie
- Dezorientácia
- Cukor v moči
- Hnačka
- Nadmerný smäd
- Nechutenstvo do jedla
- Nervozita
- Nevoľnosť
- Nepokoj - vnútorná nervozita
- Poruchy citlivosti
- Opuch
- Oslepnutie na jedno oko
- Pocit mravčenia - tŕpnutie
- Podráždenie oka
- Pomalé hojenie rán
- Poruchy erekcie
- Poruchy pamäti
- Poruchy vedomia
- Poruchy nálady
- Krátkodobá strata vedomia - mdloba, synkopa, kolaps
- Pupienky
- Slepota
- Studené končatiny
- Svalová slabosť
- Svrbenie kože
- Svrbenie pokožky hlavy
- Tras
- Únava
- Vracanie - Vomitus/emesis
- Vysilenosť - vyčerpanie
- Vysoký krvný tlak
- Začervenaná koža
- Zastreté - zahmlené videnie
- Zhoršenie zraku
- Zvýšená chuť do jedla
- Zvýšená hladina cukru v krvi
Zobraziť viac príznakov ᐯ
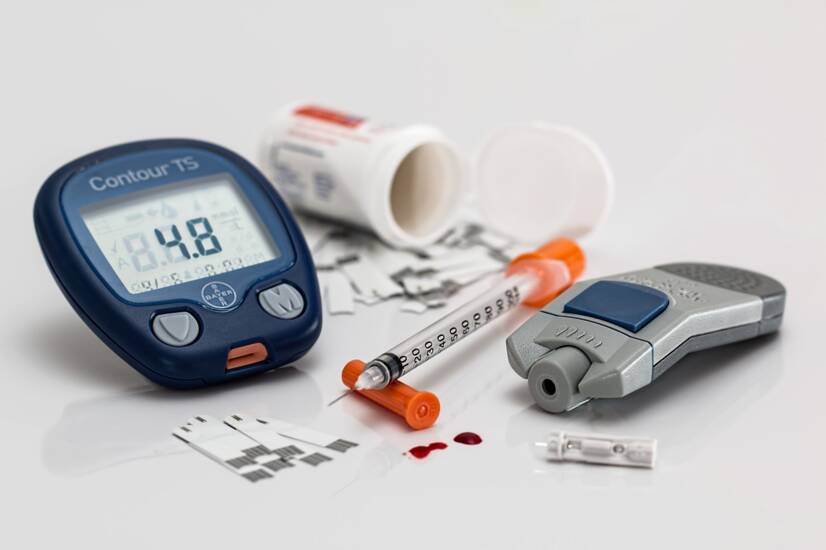
Liečba Diabetes Mellitus: Lieky, inzulín, diéta. Dá sa vyliečiť?
Zobraziť viacCukrovku lieči
Cukrovku vyšetruje
Ďalšie názvy
Diabetes mellitus, DM, diabetes, diabetizmus, cukrová úplavica, zvýšený cukor v krvi
Zoznam lekárov liečiacich chorobu
Tu uvedené informácie ohľadom formy, spôsobu a konkrétnej liečby sú len informatívneho charakteru, pričom záleží od každého prípadu a od každého lekára individuálne, akým spôsobom bude liečba realizovaná. Niektoré spôsoby terapie sa vykonávajú ambulantne, ale nielen výlučne ambulantne, ale aj iným spôsobom. V tom prípade ambulancie nemusia byť poskytovateľom konečnej liečby. O forme liečby sa poraďte vždy s odborným lekárom.
-
Bratislava
- Diabetologická ambulancia
- MUDr. Eva Žákovičová Ph.D.
- MUDr. Ingrid JurkovičováPhD.
- MUDr. Návratová
- MUDr. Adriana Ilavská
- MUDr. Alena Záhoráková
- MUDr. Anna Hájovská
- MUDr. Danica Lištiaková
- MUDr. Danica Malíčková
- MUDr. EVA LOYSCHOVÁ
- MUDr. Eva Rajecová
- MUDr. Eva Tošerová
- MUDr. Eva Žákovičová
- MUDr. Katarína Černá
- MUDr. Ľubica Kalinová
- MUDr. Ľubomír Barák , CSc.
- MUDr. Ľubomíra Fábryová, PhD.
- MUDr. Mária Čížová
- MUDr. Peter Jackuliak
- MUDr. Piotr Waszczuk
- MUDr. Ružena Vojtková
- MUDr. Ružena Vojtková
- MUDr. Viktória Šimčíková
- MUDr. Zuzana NémethyováCSc.
-
Modra
- MUDr. Agáta Holubčíková
-
Pezinok
- MUDr. Agáta Holubčíková
-
Senec
- MUDr. Juraj Vlnieška
Bratislavský krajᐯ-
Šamorín
- MUDr. Juraj Vozár, CSc.
-
Galanta
- MUDr. Valéria Krajčovičová
-
Sereď
- MUDr. Jozef Štrba
-
Piešťany
- MUDr. Slávka Kalinová, PhD.
-
Trnava
- MUDr. Jozef LackaPhD, MBA
Trnavský krajᐯ-
Nové Mesto nad Váhom
- MUDr. Noman Ehsan
-
Považská Bystrica
- MUDr. Lucia Gajdošíková
-
Prievidza
- MUDr. Oľga Šišoláková
-
Nemšová
- MUDr. Elena Kruteková
-
Trenčianske Teplice
- MUDr. Elena Kruteková
Trenčiansky krajᐯ-
Šahy
- MUDr. Peter Farkaš
-
Nitra
- MUDr. Alena Manduchová
-
Nové Zámky
- MUDr. Eva Hlavičková
-
Topoľčany
- MUDr. Alena Manduchová
Nitriansky krajᐯ-
Banská Bystrica
- MUDr. Klára Jakubíková
-
Lučenec
- MUDr. Lívia Tomášová
-
Sliač
- MUDr. Eva Mrázová
Banskobystrický krajᐯ-
Sabinov
- MUDr. Martina Merčiaková
-
Giraltovce
- MUDr. Radoslav Dobránsky
-
Svidník
- MUDr. Anton Vargovič
-
Vranov nad Topľou
- MUDr. Drahomíra Bodnárová
Prešovský krajᐯ-
Šaca
- MUDr. Ivan Skalina
-
Veľké Kapušany
- MUDr. Andrea Mokošová
- MUDr. Andrea Mokošová
-
Krompachy
- MUDr. Juraj Gmitrov
-
Spišská Nová Ves
- MUDr. Ján Jalč
-
Trebišov
- MUDr. Jozef Duda
Košický krajᐯ


























